がんは生涯のうち2人に1人が発症する、死因第1位の国民病です。
がんに対する漠然とした不安を抱きながらも「仕事が忙しくて検査する暇がない」「生活習慣に気をつけているから、がんは発症しないだろう」と考えている方は多いでしょう。
マイクロCTC検査は、1回5分の採血で悪性度の高いがん細胞を捕捉する検査方法です。
本記事ではマイクロCTC検査の特徴や、検査結果の信憑性を詳しく紹介します。
がんの見えない不安を払拭し、生涯を健康に過ごしたい方はぜひ参考にしてみてください。
\ 注目のがんリスク検査マイクロCTC検査 /

がんは日本人の死因第1位|現状の国内事情と課題

マイクロCTC検査についての解説の前に、がんに対する理解を深めることで、より冷静な判断ができるようになります。
- がんは日本人の死因第1位
- がんの発症率は2人に1人
- ステージ別に見るがんの生存率
- がん検査の受診率
- がん検査による医療被ばく
国や研究機関のデータをもとに、がんの国内事情や課題を解説します。
死亡数は年々増加傾向
がん(悪性新生物)は、1981年から日本人の死因第1位です。2021年には344,105人の死者が出ており、死亡数は年々増加傾向にあります。
また、がんの死亡率は全体の約3割を占めるほどで、国民病の中でもとくに死亡リスクが高い病気です。
がんステージが進行するほど生存率が低下
がんの5年生存率を、ステージ別の進行度合いから見てみましょう。
| ステージⅠの生存率 | ステージⅣの生存率 | |
|---|---|---|
| 胃がん | 98.7% | 6.2% |
| 大腸がん | 98.8% | 23.3% |
| 乳がん(女性) | 100% | 38.8% |
| 子宮がん | 93.6% | 26.5% |
| 肺がん | 85.6% | 7.3% |
比較表からもわかるように、がんは進行するほど生存率が著しく低下します。
日本人は高いがんの発症リスクを抱えるため、定期的な検診による早期発見が生死を分けるポイントと言っても過言ではありません。
がん検診の受診率は50%以下
がん検診の受診率は年々増加傾向にあります。5大がんの一つ、胃がんの受診率を例に挙げると次のとおりです。
| 2016年 | 2019年 | |
|---|---|---|
| 男性 | 46.4% | 48% |
| 女性 | 35.6% | 37.1% |
ただし、毎年がん検診を受けている方は半数程度です。
内閣府の世論調査によると「受ける時間がない」「健康状態に自信がある」などの理由で受けない方が多く、国内でがん検診は定着していない現状にあります。
がん検査は医療被ばくのリスクも考えられる
医療被ばくとは、放射線を活用した治療や検診などで受ける被ばくです。
国内のがん発症リスクが高い背景には、世界平均を超えた医療被ばく線量が潜んでいます。
医療用と原発から漏れる被ばく線量に本質的な違いはなく、CT検査やPET検査の被ばくが安全という裏付けはありません。
また環境省は年間線量限度を次のとおり定めていますが、医療被ばくは適用対象から外れます。
| 一般人 | 年間1ミリシーベルト |
| 職業人(放射線業務従事者など) | 年間50ミリシーベルトかつ、5年間で100ミリシーベルト |
がん検査に用いられるPET検査は1回2〜5ミリシーベルト被ばくするため、一般人の年間線量限度を軽く超えていることがわかります。
がん検査のたびに大量の被ばくを繰り返す医療体制は、日本が抱える大きな課題と言えるでしょう。
CTC検査は血液中のがん細胞を捕捉する検査方法
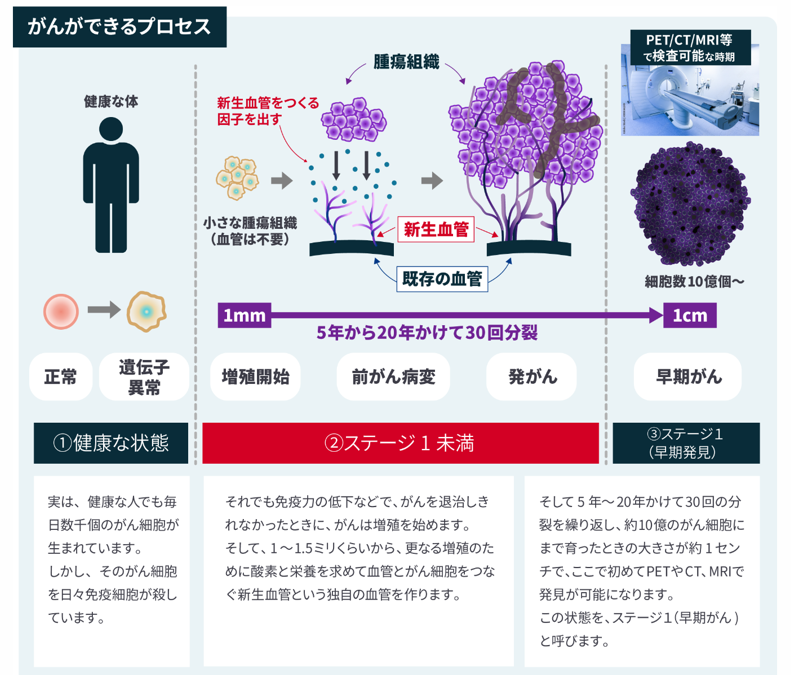
がん細胞は、健康な方の体内でも毎日数千個単位で発生しています。
がん発症にまで至らないのは、がん細胞が成長前に死んだり、自己の免疫機能で退治されたりするためです。一方、ストレスや生活習慣の悪化などで免疫力が低下すると、がん細胞が体内に残ることがあります。国民病といわれる、がんの始まりです。
生き残ったがん細胞は、約1mmに成長した段階で栄養素を補給する新生血管をつくります。血中に漏れたがん細胞(CTC:血中循環がん細胞)を捕捉する検査方法が、CTC検査です。
日本国内ではまだ浸透していない検査方法ですが、約2万9,000件もの論文が発表され、欧米では先端の研究ツールとして活用されています。
最新医療マイクロCTC検査の特徴
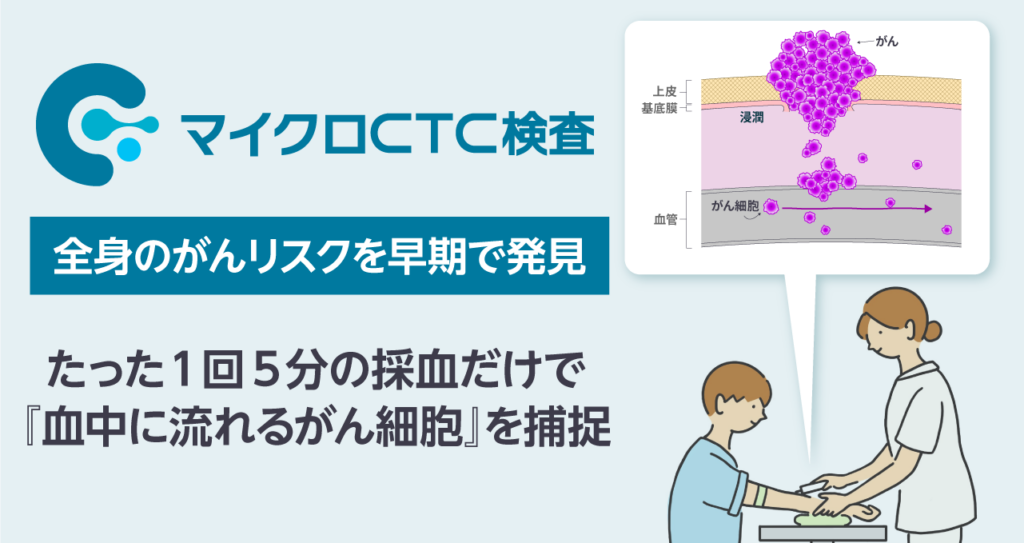
マイクロCTC検査はCTC検査の精度をさらに高めたもので、4つの特徴があります。
- 悪性度の高いがん細胞のみ捕捉
- 5分の採血時間で全身のがんをスクリーニング
- 従来の検査方法より再発を早期発見できる
- 特異度94.45%の高精度検査
1.悪性度の高いがん細胞のみ捕捉する
血中に漏れたがん細胞は、次の2種類に分かれます。
| がん細胞の種類 | 悪性度 |
|---|---|
| 上皮性がん細胞 | 低い |
| 間葉系がん細胞 | 高い |
上記のうち、間葉系がん細胞のみ捕捉できる点が、マイクロCTC検査の大きな特徴です。
PETやCT、MRIなど従来の検査方法は、あくまでがんの疑いを把握するもので、良性か悪性なのかは正確に診断できません。
マイクロCTC検査が捕捉する間葉系がん細胞は、浸潤・転移によって著しく健康状態を低下させる性質を持つため、がんリスクの度合いが的確に把握できます。
2.5分の採血で全身のがんリスクが検査できる
わずか1回5分で受けられる手軽さも、マイクロCTC検査の特徴です。
がんは全身で発症する可能性があるため、すべての臓器の検査を網羅的におこなわなければ正しいリスク判断ができません。
とはいえ、従来のPET-CT主体による全身がん検査は約10時間を要し、薬剤投与や絶食などの事前準備も必要です。マイクロCTC検査なら1回5分、4ccの採血(小さじ一杯弱)で血液がんを除く全身のがん検査がおこなえます。
食事制限や薬剤投与は不要なため、ライフスタイルに支障をきたす心配もありません。
3.再発の予兆も早期発見
CTC検査は画像診断より早くがんの再発を捕捉できる特徴があり、検査の有効性は米国MDアンダーソンがんセンターの論文で発表されています。
PETやCTなど、従来の検査でがんを捕捉できるのはがんが約1cmに成長した段階です。がん細胞の大きさと進行期(ステージ)は比例しないため、見つかった段階で治療が追いつかないケースは少なくありません。
マイクロCTC検査なら、がん細胞が約1mmに成長した段階の早期発見が可能です。
がんを早期発見すれば先手を打った治療ができるため、標準治療の他、免疫療法や高濃度ビタミンC点滴などの代替療法による選択肢も広がります。
4.特異度94.45%の高精度
特異度とはがんに罹患していない方が陰性となる正確性ですので、マイクロCTC検査は94.45%と非常に高い数値を誇ります。
そのため、検査後は次のように納得度の高い判断が可能です。
| 血中のがん細胞 | がんの可能性 | |
|---|---|---|
| 陰性の場合 | がん細胞が血中に存在しない | がんの可能性が低い |
| 陽性の場合 | がん細胞が血中に存在する | がんの可能性が高い |
がん検査を受けて結果が陰性でも、本当にがん細胞が存在しないのか不安に感じる方は多いでしょう。
仮にPETやCT検査で影が見つかっても、がんの疑いが発見できたに過ぎません。
切除手術か生検(組織の一部を取り出す検査)をするのかは、基本的に患者の判断に委ねられます。
加えて、生検は体に与える負担が大きく、死亡リスクがあるのも事実です。
一方、マイクロCTC検査はがん細胞の個数を直接検出するため、検査結果から悪性度を判断できる材料が入手できます。
CTC検査はアメリカFDAが臨床検査を承認済み

アメリカのFDA(食品医薬品局)は、日本の厚生労働省にあたる機関です。
2013年にはセルサーチ社製のCTC検査機がFDAで承認され、がんの治療経過を予測したり、再発診断の材料となるなど、研究ツールとして活用されています。※マイクロCTC検査はFDAの承認は取っておりません。
またCTC検査機で捕捉した血中循環がん細胞は、次の生存期間と関連が認められているところです。
結腸直腸がん、転移性乳がん、前立腺がんの治療患者と関連があるもの
- 無増悪生存期間:がんが悪化せずに安定した状態
- 全生存期間:がん治療開始からの生存期間
日本では知名度が低いCTC検査ですが、標準的ながん検査方法として導入する医療現場は少なくありません。さらに昨今は血中循環がん細胞の回収技術が飛躍し、検査精度を向上させたCTC検査機も登場しています。
マイクロCTC検査と従来のがん検査を比較
従来のがん検査にどのような特徴があるのか気になる方は多いでしょう。
がんの早期発見に役立てるためにも、次の比較表をぜひ参考にしてみてください。
| がん検査の種類 | 特徴 | 被ばく線量 |
|---|---|---|
| PET検査 | ・大腸がんや甲状腺がんを発見しやすい ・放射性物質を含む薬剤を投与して、がん細胞の位置を推測する ・検査前に絶食(5〜6時間)が必要 | 2〜5ミリシーベルト |
| CT検査 | ・病変位置や大きさを詳細に調査できる ・X線の照射で人体断面データを取得できる ・頭部や骨の下にあるがん細胞は見つけづらい | 5〜30ミリシーベルト |
| MRI検査 | ・臓器のがん診断が得意・磁場を利用して水分が共鳴する部位の検査をおこなう ・体内にペースメーカーや金属がある場合は検査不可 | 0ミリシーベルト ※磁場の影響でめまいや頭痛、吐き気を誘発する可能性あり |
従来の検査は全身がんリスクを把握できるものではなく、被ばくによる健康被害が懸念されます。
一方、マイクロCTC検査は血液がん以外の全身がん検査に対応しており、放射線によってがんの発症リスクを高める心配がありません。5分程度の採血のみで事前準備も必要ないため、身近ながん検査として浸透する未来はそう遠くないでしょう。
関連記事
がんの簡易検査はあくまでリスク指数を図るもの
遺伝子検査キットや線虫検査など、簡易的にがんのリスクが調べられる検査も存在します。
ただし検査結果からは「がんを発症しやすい遺伝子のはず」「がんの匂いを出しているはず」のように、漠然としたリスクしか把握できません。
エビデンスとして学会発表の事実を添えたものもありますが、基本的に学会での発表は申し込みすればおこなえます。
検査制度の信憑性に不安も残るため、がん検査に納得度を求める場合は不向きな方法と言えるでしょう。
マイクロCTC検査に関するよくある質問

最後にマイクロCTCに関する、3つのよくある質問に回答します。
- マイクロCTC検査の費用について
- マイクロCTC検査の信頼度について
- マイクロCTC検査を受けた後の流れについて
記事を読み進める中で疑問が生じている方は、ぜひ参考にしてみてください。
-
マイクロCTC検査にかかる費用はどのくらい?
-
マイクロCTC検査の費用は、1回18万円ほどです。
従来のがん検査費用
- PET-CT主体の全身がん検査:約28万円
- MRI-DWI主体の全身がん検査:約27万円
上記費用と比較すると、マイクロCTC検査は約10万円安い計算になります。
-
マイクロCTC検査は本当に信頼できる?
-
マイクロCTC検査は、特異度94.45%を誇る特殊抗体を利用した信頼性の高いがんリスク検査です。
現状、日本の医学会でもCTC検査の知名度は低いですが、アメリカではFDA(日本の厚生労働省にあたる機関)が承認している先端医療になります。
※マイクロCTC検査はFDAの承認は取っておりません。また世界の医学文献データベース「PubMed」には、約2万9,000件ものCTCに関する論文が掲載済みです。

悪性度の高いがん細胞のみ捕捉し、個数まで把握できるマイクロCTC検査を受ければ、納得のいく検査結果が得られるでしょう。
-
マイクロCTC検査後の流れは?
-
検査結果が陽性の場合は、悪性度の高いがん細胞が血中に漏れ出している可能性が高いです。
マイクロCTC検査で陽性反応が出たときの対応例
- 免疫療法や高濃度ビタミンC点滴などでがんリスクに早期対処
- もう一度マイクロCTC検査をおこない経過を可視化する
画像診断でがんの影が見つからなくても、マイクロCTC検査で検出された場合はがん細胞を早期発見できたといえます。
一方で検査結果が陰性の場合は、がんの可能性が低い判断材料が得られます。医師と相談のうえで、上記対応をぜひ参考にしてみてください。
まとめ

本記事ではマイクロCTC検査の特徴や、がんの国内事情について紹介しました。
がんはステージⅠから進行速度が早まるため、先手を打って治療を実施していくことが生存率を大きく左右します。
マイクロCTC検査は悪性度が高いがん細胞のみを捕捉し、血中に漏れ出した段階で早期発見できる最新医療です。
1回5分の採血で全身のがん検査が実施できるため、がんのリスクに対する信頼性の高い判断材料が得られるでしょう。
<参考文献>
厚生労働省 人口動態統計年報 主要統計表(最新データ、年次推移) 第7表
全国がんセンター協議会「5年生存率 2011年〜2013年全症例」
がん情報サービス がん検診受診率(国民生活基礎調査による推計値)
内閣府 がん対策に関する世論調査
環境省 線量限度の適用
